- I) Les PRR solubles ou PRR sécrétés
- 1) Caractéristiques des PRR solubles
- 2) Le complément
- a) Les voies d’activation et les molécules du complément
- b) Activation du complément par la voie classique
- c) Voie MBP (« Mannose Binding Protein »)
- d) Voie alterne
- e) Le complexe d’attaque membranaire
- II) Les PRR membranaires ou PRR endocytiques
- 1) Caractéristiques des PRR membranaires
- 2) Les récepteurs TLR
- III) Les PRR cytoplasmiques, ou PRR de signalisation
Pour rappel, la réponse immunitaire innée est induite par un signal danger émis suite à l’interaction spécifique entre des récepteurs du soi appelés PRR (pour « Pattern Recognition Receptors ») et des molécules du non-soi appelées PAMP (pour « Pathogen Associated Molecular Patterns ») présent au niveau des microorganismes qu’ils soient pathogène ou non.
Les PRR sont de 3 types suivant leur localisation :
- Les PRR solubles, ou PRR sécrétés, se situent dans les fluides corporels.
- Les PRR membranaires, ou PRR endocytique, se situent à la surface des cellules.
- Les PRR cytoplasmique, ou PRR de signalisation, se situent dans le cytoplasme.
I) Les PRR solubles ou PRR sécrétés
1) Caractéristiques des PRR solubles
Les PRR solubles jouent un rôle important dans la phagocytose, dans l’activation du complément, et dans l’activation de la réaction inflammatoire. Le plus souvent les PRR solubles sont des opsonines. Parmi eux on peut citer :
- Les composants du complément,
- Les protéines MBP (pour « Mannan Binding Protein ») ou MBL (pour « Mannane Binding Lectin »),
- Les protéines CRP (pour « C-Reactive Protein »),
- Les protéines LBP (pour « LPS-binding protéin »).
2) Le complément
Le complément est un système d’une vingtaine de protéines qui vont réagir en cascade les unes avec les autres. En effet certaines de ces protéines sont zymogènes, autrement dit des protéines circulant à l’état inactif et activées par clivage protéolytique.
Le but du complément est d’activer la réponse inflammatoire, de faciliter la phagocytose des bactéries virulente non phagocytable directement et plus particulièrement de détruire la cellule cible.
a) Les voies d’activation et les molécules du complément
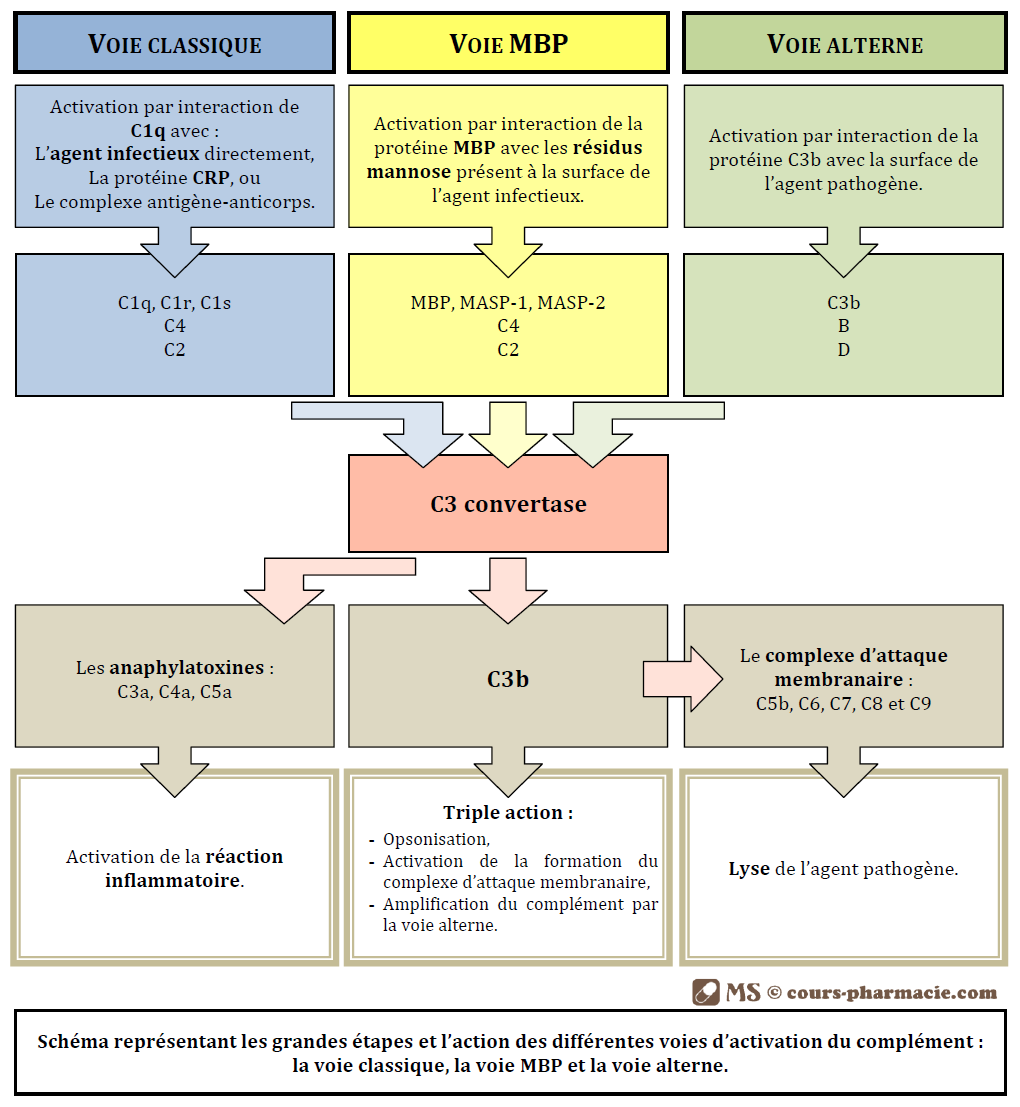
On distingue 3 voies d’activation du complément :
- La voie classique est activée par la fixation de la protéine C1q soit directement sur l’agent infectieux, soit sur la protéine CRP (pour « C-Reactive Protein »), ou soit sur une paire d’anticorps déjà fixé à la surface de l’antigène.
- La voie MBP (ou voie MBL, ou encore voie du mannose) est activée par la fixation de la protéine MBP au niveau de résidus mannose présent à la surface de l’agent infectieux.
- La voie alterne est activée par la fixation de la protéine C3b à la surface de l’agent pathogène.
Le but de ces trois voies est l’activation d’une protéine zymogène, la C3 convertase, et la libération de différents composants du complément :
- Les molécules C3a, C4a, et C5a sont des anaphylatoxines, molécules responsables de l’activation de l’inflammation.
- Les molécules C3b ont une triple action en permettent tout d’abord l’opsonisation de l’agent pathogène en se fixant directement à sa surface, puis en activant la suite de la cascade d’activation entrainant la formation du complexe d’attaque membranaire, et finalement en amplifiant l’activation du complément par la voie alterne.
- Les molécules C5b, C6, C7, C8 et C9 permettent la destruction des agents pathogènes par la formation du complexe d’attaque membranaire.
b) Activation du complément par la voie classique
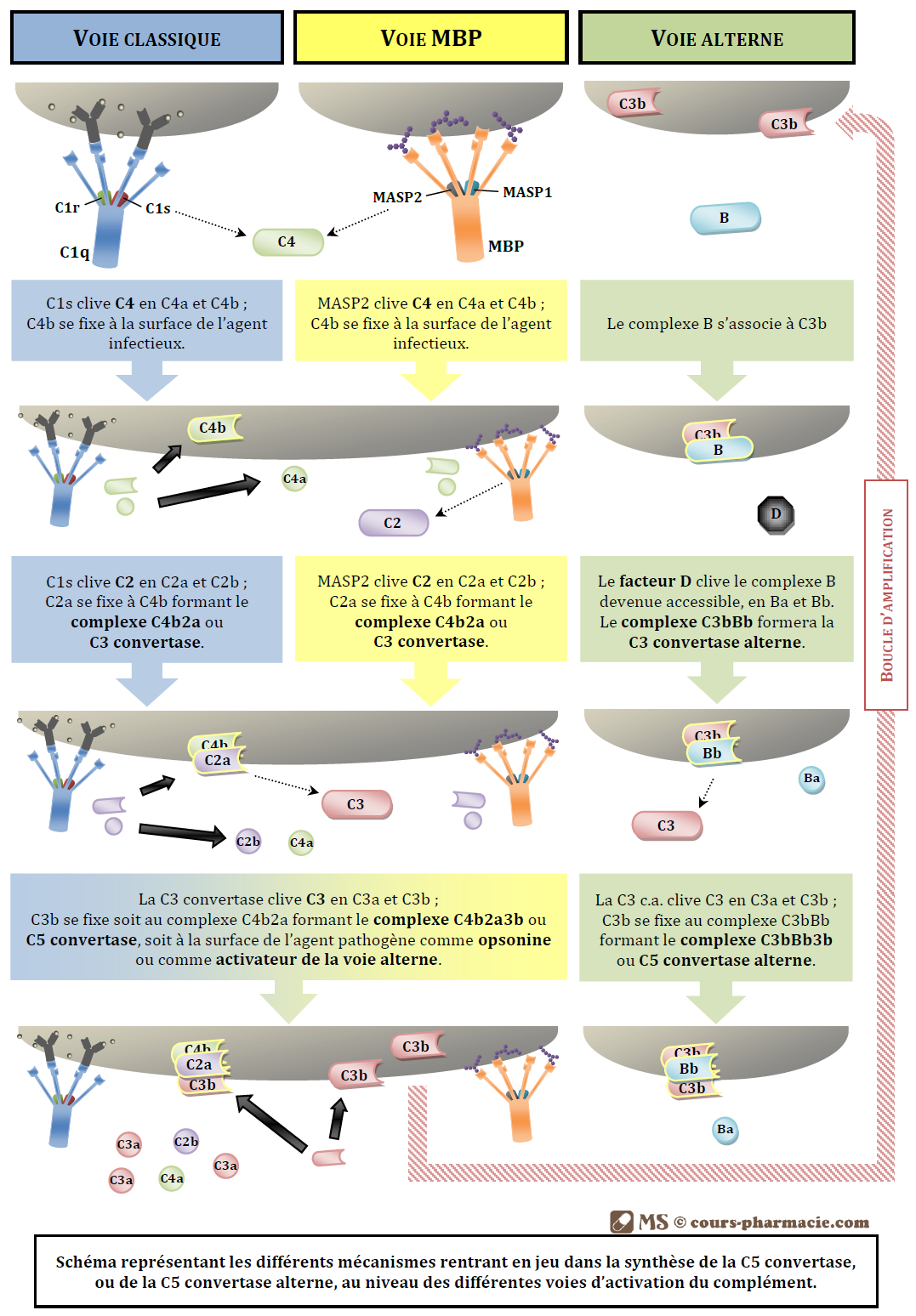
L’activation du complément par la voie classique démarre avec la protéine C1q qui est constituée de 6 sous-unités formées chacune de 3 chaînes peptidiques.
Dès que C1q se fixe sur l’antigène via la paire d’anticorps, il va y avoir activation de C1r par changement conformationelle, qui va lui-même activer C1s qui devient une protéase active. De cette manière on observe la formation d’un complexe de 5 molécules (C1q, 2C1r, 2C1s) que l’on appelle le complexe C1 et qui sera à l’origine de l’activation en cascade des différents constituants du complément.
- C1s clive C4 entraînant la production de deux molécules :
- C4b qui se fixe sur la surface de l’agent infectieux par une liaison covalente,
- C4a qui est une anaphylatoxine qui va activer la voie inflammatoire.
- C4b fixe ensuite C2 et l’expose à l’activité de C1s qui clive C2 en deux molécules :
- C2a qui reste attaché à la C4b formant ainsi un nouveau complexe C4b, 2a que l’on appelle la C3 convertase.
- La C3 convertase clive C3 en deux molécules :
- C3b qui se fixe soit au complexe C3 convertase formant un nouveau complexe C4b, 2a, 3b que l’on appelle la C5 convertase, soit directement à la surface de l’agent infectieux jouant le rôle d’opsonines qui serviront de ligands de reconnaissance aux récepteurs présent à la surface des macrophages.
- le C3a qui est aussi une anaphylatoxine.
Le C5 convertase permettra la formation du complexe d’attaque membranaire (cf. suite du cours).
c) Voie MBP (« Mannose Binding Protein »)
L’activation du complément par la voie MBP démarre avec la protéine MBP qui est structurellement très proche de C1q. C1s et C1r sont remplacé par les protéines MASP-1 et MASP-2 (« MBP associated sérine protease »). La MBP est une opsonine qui permet également d’activer le complément.
Cette voie est différente de la voie classique dans le sens où la MBP ne se fixe pas sur des anticorps mais sur des résidus mannose présent à la surface des agents pathogène. Ces résidus mannose sont en effet masqués chez l’Homme.
d) Voie alterne
La voie alterne démarre avec C3b en absence d’anticorps. En effet une certaine proportion de C3b formé par la voie classique se fixe à la surface de l’agent pathogène permettant ainsi l’activation de la voie alterne. C3b s’associe avec le complexe B qui est alors exposé à l’action du facteur D qui est une sérine estérase circulant sous forme active. On obtient un complexe C3b, Bb que l’on appelle la C3 convertase alterne, ainsi qu’un petit fragment Ba. La C3 convertase alterne joue le même rôle que la C3 convertase permettant la formation de C3a et de C3b, permettant ainsi la formation du complexe C3b, Bb, 3b que l’on appelle la C5 convertase alterne.
e) Le complexe d’attaque membranaire
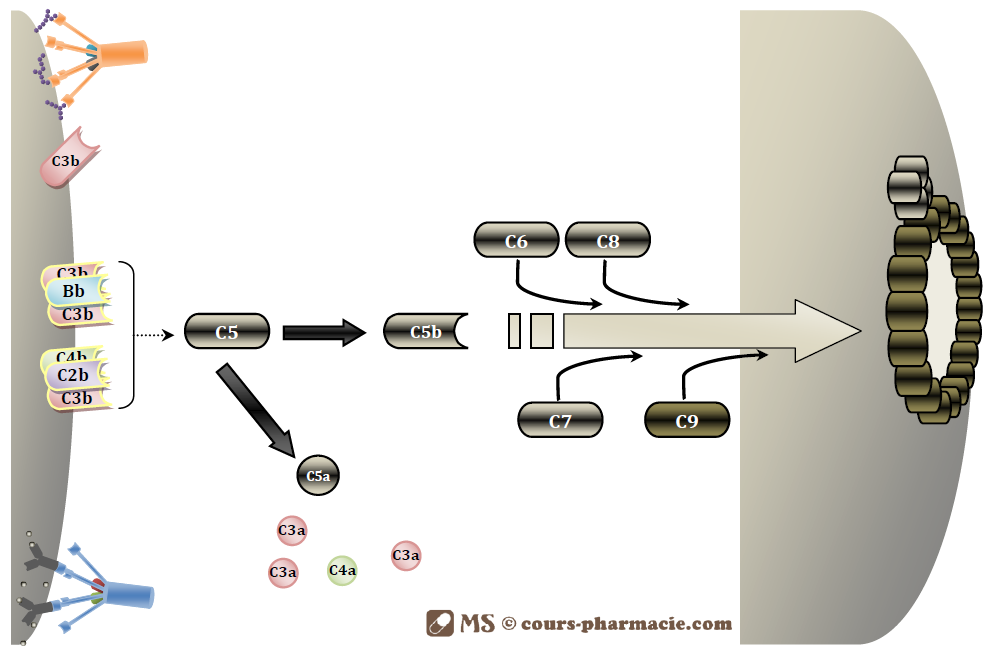
Les C5 convertase et C5 convertase alterne clivent C5 en C5a(anaphylatoxine) et C5b qui reste en solution et qui recrute C6 et C7. Le complexe formé s’insère dans la double couche lipidique de l’agent pathogène et recrute C8 qui va lui-même permettre la fixation et la polymérisation du complexe C9. Cette polymérisation entraînera la formation d’un port à l’origine de la lyse de l’agent pathogène.
II) Les PRR membranaires ou PRR endocytiques
1) Caractéristiques des PRR membranaires
Les PRR membranaires sont eux beaucoup plus diversifiés et sont impliqués dans la phagocytose, dans l’activation de la réponse inflammatoire, dans l’activation de la réponse antivirale, ou dans le transfert à d’autres PRR. Parmi eux on peut citer :
- Les récepteurs MMR (pour « Macrophage Mannose Receptor »), les récepteurs aux lectines, les récepteurs du complément et les récepteurs scavengers (récepteurs poubelles) qui jouent un rôle dans la phagocytose.
- Les récepteurs TLR (pour « Toll Like Receptors ») qui jouent un rôle dans l’activation de la réponse inflammatoire ainsi que de la réponse antivirale.
Ces récepteurs ne sont pas présents sur toutes les cellules ; en effet on les trouve globalement sur deux cellules caractéristiques, les macrophages et les cellules dendritiques. Les TLR sont des exceptions et se trouvent presque partout : cellules endothéliales, muscles…
2) Les récepteurs TLR
Comme dit précédemment les récepteurs TLR jouent un rôle important dans la réponse immunitaire innée : phagocytose, réponse inflammatoire et reconnaissance des composantes parasitaires, bactériennes et virales. On les trouve sur quasiment toutes les cellules mais surtout sur les macrophages et les cellules dendritiques.
On a identifié une dizaine de TLR qui ont été séparés en deux groupes principaux :
- Les TLR 1, 2, 4, 5, 6 sont situés au niveau de la membranaire plasmique et sont impliqués dans la reconnaissance des composants de la paroi des agents infectieux. On distingue notamment :
- TLR-4 qui reconnaît les LPS (Lipo Polysaccharides), endotoxines présentes au niveau des bactéries Gram négative. Il est intéressant de préciser que les LPS sont tout d’abord reconnus par les LBP (PRR solubles), qui grâce au cluster de différenciation CD14 permettront la migration jusqu’au TLR-4.
- TLR-5 qui reconnaît la flagelline, protéines de structure des flagelles bactériens.
- TLR-1, TLR-2 et TLR-6 qui reconnaissent le peptidoglycane, les lipoprotéines et les glycophospholipides ; ils forment des hétérodimères TLR-1/TLR-2 et TLR-2/TLR-6.
- Les TLR-3, 7, 8, 9 sont situés au niveau des endosomes et reconnaissent les composants viraux et bactériens, surtout les acides nucléiques. On distingue notamment :
- TLR-3 reconnaît surtout des ARN doubles brins viraux.
- TLR-7 reconnaît surtout des ARN simples brins viraux.
- TLR-9 qui reconnaît les ADN bactériens au niveau des dinucléotides CpG non méthylé.
III) Les PRR cytoplasmiques, ou PRR de signalisation
Si la famille des TLR constitue l’essentiel des récepteurs de l’immunité innée, il existe également deux autres familles qui sont elles cytoplasmiques et qui sont impliqués dans la reconnaissance de composants bactériens et viraux intracellulaires. Les PRR cytoplasmiques correspondent aux récepteurs NLR et RLR.
- Les récepteurs NLR sont une famille d’une vingtaine de protéines situées dans le cytoplasme et reconnaissant presque exclusivement des composants bactériens. Ils se subdivisent en 3 sous-familles : NOD, NALP et NAID. Les trois sous-familles recrutent des caspases qui clivent un certain nombre de cytokines en particulier les cytokines inflammatoires comme l’interleukine 1 se trouvant sous la forme inactive dans le cytoplasme et étant ainsi activé. Les caspases font partie de l’inflammasone (activation de cytokines).
- Les récepteurs RLR reconnaissent essentiellement des composant viraux, principalement des acides nucléiques viraux, et vont activer toutes les voies de signalisation : NF-κB, MAP-kinases et interféron.